【女性健康】产后尿失禁的预防及治疗发布时间:2023年12月1日
关于“压力性尿失禁”,你了解多少呢?
很多人一听到“尿失禁”,觉得自己还年轻,这种“只有老人会得的病”,怎么可能会出现在自己身上呢?殊不知,在我们的身边,其实有很多深受“压力性尿失禁”困扰的女性。
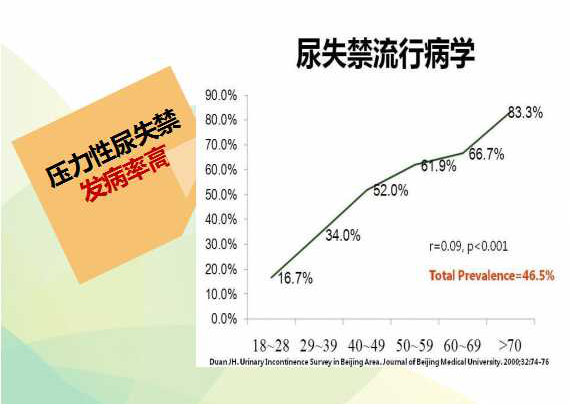
(数据源自北京协和医院)
从上图我们可以看出,压力性尿失禁的发病率还是很高的。但是由于患者认识不足、害羞、难以启齿等原因,不敢就医,从而错过了合适的治疗时间,导致病情恶化,影响正常生活。
今天,我们就来了解一下这个“压力性尿失禁”吧!只有全面了解它的前因后果,大家才能重视它,从而做到早预防、早发现、早治疗!
什么是压力性尿失禁?
在膀胱没有逼迫尿肌收缩的情况下,由于腹压突然增加(咳嗽、大笑、打喷嚏、负重等)导致的排尿不受控制,使尿液不自主地从尿道口流出,我们把这种情况称为压力性尿失禁。
压力性尿失禁的主要是由于盆底尿道支持结构薄弱、尿道黏膜封闭功能减退、尿道内括约肌缺陷这三大原因导致的,其中比较常见的就是妊娠分娩导致的盆底尿道支持结构薄弱。
妊娠后,随着子宫的逐渐增大、重心前移,中心着力点落到了盆底肌群上,到了孕晚期,负重逐渐增加;再加上胎盘分泌的激素,会降低盆底支持力,影响尿道括约肌的作用,从而导致盆底肌群拉伤,引发压力性尿失禁。
除了妊娠分娩之外,阴道松弛、年龄、体重、运动、便秘、盆腔手术、遗传等也是导致压力性尿失禁的危险因素。
对于压力性尿失禁的定义还有什么不明白?
可以扫码查看更详细的解读哦!
压力性尿失禁的诊断
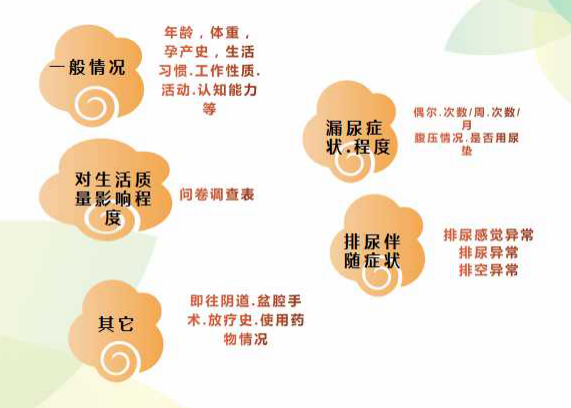
压力性尿失禁的确诊主要由病史、体格检查和辅助检查来综合诊断。询问病史主要从患者的身体情况、漏尿程度、排尿伴随症状、对生活的影响程度等方面进行。
体格检查除了一般的精神状态检查、步态评估检查以外,还包括外阴皮肤、会阴感觉、内诊、趾骨联合等妇科专科检查,以及一些压力诱发试验、膀胱颈抬高试验等特殊试验。
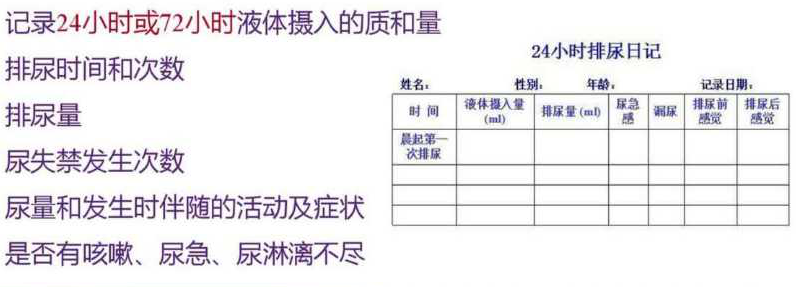
辅助检查主要是借助仪器和患者自身配合来帮助诊断,比如尿常规、血常规、超声、X光、尿流率及尿动力等检查,以及患者自己记录的“排尿日记”来帮助医生了解膀胱功能。
一般来说,压力性尿失禁根据临床症状主观分度可分为三个阶段:
◆轻度:尿失禁发生在咳嗽、打喷嚏时,偶尔发生,不需要使用尿垫(尿垫试验时,2g≦漏尿量≦5g)
◆中度:尿失禁发生在跑跳、提重物时,需要使用尿垫(尿垫试验时,5g≦漏尿量≦10g)
◆重度:平躺着翻身、轻微活动时都会发生尿失禁(尿垫试验时,漏尿量大于50g)
更多《压力性尿失禁的诊断》知识
扫码即可了解!
女性压力尿失禁的治疗
对于压力性尿失禁的治疗主要分为非手术治疗和手术治疗两种。轻度、中度的患者,一般建议采用非手术治疗。
首先是改变患者的生活方式。可以通过减肥、改变不良姿势和习惯动作、避免剧烈运动等方式减少腹压;减少液体的过度摄入,每天的饮水和饮料的量控制在1200-1700ml即可;不吃或少吃含咖啡因的食物,避免对尿肌产生刺激。
其次是对盆底肌的自主锻炼。盆底肌自身“强壮”起来,才能更好地抵御妊娠、年龄增长等带来的损伤,患者可以尝试凯格尔训练等运动来增强盆底肌的耐力。打喷嚏、咳嗽、大笑等腹压增加的情况时,可以提前收缩盆底肌,对病情的恢复也有好处哟~
有些患者无法控制自己的盆底肌肉群,这时候就需要低频仿生物电技术、磁刺激、CO2点阵激光、生物反馈、药物填充干细胞、子宫托等物理康复治疗来辅助恢复。而重度压力性尿失禁患者,就只能通过手术的方式来治疗了。
女性如何预防压力性尿失禁?
妊娠分娩,是导致女性压力性尿失禁的主要因素。妊娠分娩是大多数女性必经的生命历程,我们应该如何预防压力性尿失禁呢?
◆孕期
孕期时孕妈们应该注意控制体重,纠正自己不良的姿势;平时可以用腹式呼吸,坚持盆底肌自主训练,强健盆底肌群,不仅能预防压力性尿失禁,还能有助于生产。
◆分娩期
分娩时应听从医生的建议,选择合适的分娩方式;预防急产、滞产等情况;尽量避免会阴侧切和产钳助产对阴道和盆底肌群的再次损伤。
◆产后
产后身体还没有完全恢复时,要多注意休息,不要负重、提重物;月子期间进行盆底肌自主训练、腹式呼吸等动作训练;产后42天应及时进行盆底检查,规范治疗训练,持之以恒;以后每年都应到医院进行盆底功能评估,降低压力性尿失禁的几率。
想要了解更多关于《女性压力性尿失禁非手术治疗》的知识,可扫码前往获取哦~
- 上一篇: 外阴银屑病能同房吗?
- 下一篇: 小阴唇整形安全吗
- 你好!请问有什么能帮到您? 请点击输入内容......